顎関節症を理解していただくために
(1)顎関節症ってどんな病気?
1.どんな症状があるの?
ロをあけようとすると痛い
歯科医院に来院する患者さんの訴えで最も多いのが、「口をあけようとすると痛い」というものです。痛む場所は、耳の前の顎関節がある所が多いのですが、痛みが出はじめた頃は片側の顔から頭までが痛いように感じることもあります。また頬やこめかみの筋肉に痛みが出ることもあります。こめかみや頭の横が痛むときには、頭痛と感じる人もいます。口をあけるときに痛む人が最も多いのですが、なかには食物をかみしめるときに痛むとか、大きく口をあけて閉じるときに痛むといった場合もあります。いずれにしても、顎を動かすときに痛むというのが特徴です。
顎を動かすときに音がする
患者さんの中に「口をあけると“カクンカクン“という音がします」という方がいます。実は、顎を動かすと音がするという人はたくさんいます。顎に何の症状も自覚したことのない人達を対象としておこなった関節音の調査では、23~39%の人に音があるといわれています。多くの人では、その音は何年も変化しないので、自分でもあまり気にならないという場合が多いものです。このような場合には、他の要因が加わらないかぎり、その後も機能障害がひどくなることはないことが予想されます。注意したいのは変化していく音です。出はじめは小さな音だったのが、だんだんと大きく耳に響く音に変わってきたとか、痛みを伴うようになったとか、音の出るときの顎の位置が変わってきたといった変化です。また、顎を動かすときに「ザラザラ」とか「ギシギシ」といった音が出る場合もあります。
あまり大きくロがあかない
多くの例ては、顎を動かすことで痛みが出るために、無意識のうちに周囲の筋肉も顎を動かさないようにおさえてしまい、口があきにくくなります。また、関節内部に下顎頭(かがくとう)の動きを制限するような組織の変形が起きることでも顎の動きが制限されるようになります。ただ、どんなにひどくても指1本分くらいの開口は可能で、まったく口かあかなくなることはありません。一般的にはほおっておいても、何日かするとだんだんと口のあく量が増えてきます。
急にかみ合わせが変化した
関節や筋肉に問題があると、それらが動かしている顎の動きを変えるために、かみ合わせたときに歯のかみ合っ面(咬合面こうごうめん)の接触位置が変わり、かみ合わせが変わります。これは微妙な変化で眼で見てわかるほど大きく変わることはあまりありません。また多くの人では症状が改善してくると気にならなくなります。また実際にはかみ合わせは変化していないが、片方の関節とか筋肉だけが痛むときには、脳に伝わる感覚の質が変化して、「かみ合わせが変わった」ように感じることもあります。
あごが閉じない
顎関節症ではまれなことてすが、口を閉じようとしても途中までは閉じることができるのですが、完全に上下の歯をかみ合わせることができない状態が生じることがあります。これは、顎の関節の中にある関節円板が何らかの理由で関節の軸(下顎頭かがくとう)の後方や後内方にすれて下顎頭が正しい位置にまで戻る事ができなくなる状態です。(関節円板後方転位かんせつえんばんこうほうてんい)
その他のさまざまな症状
顎関節症でみられるその他の症状には頭痛、くびや肩の痛みとこり、耳の症状(耳の痛み、耳鳴り、耳がつまった感じ、難聴、めまい)、舌の痛み、味覚の異常、眼の疲れ、口の乾燥感などがあります。
2.ほおっておいたら、症状かひどくなるの?
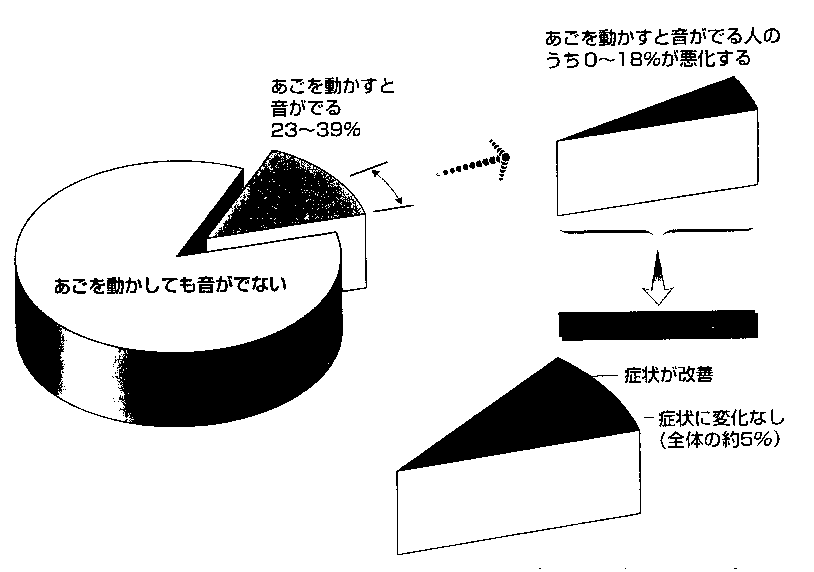
図2-1そのままほおっておくと0~18%の人は症状が悪化するが、その悪化した状態をほおっておいても、それ以上悪化することは少ない。
大部分の人は病気の進行がとまる
顎関節症をほおっておいても、症状は自然と軽くなることが多くみられますが、関節内に起きた変化が自然に治るかどうかについては不明です。位置が変化してしまった関節円板が自然に正しい位置に戻ることや、いったん変形した関節が自然に元の形に戻ることは少ないようです。では顎関節症の症状をほおっておいた場合、その経過はどうなるのでしょうか。ある調査によると、さまざまな年令を対象とした集団での関節音(顎を動かすときに出る音)の出現は23~39%に観察されますが、その中の0~18%が徐々に悪化すると考えられています(図2-1)。なかでも痛みを伴う関節音の場合は、痛みを伴わない人よりも悪化する傾向が高いようです。また、ときどき口があかなくなる人の場合も悪化することが多いようです。ではその悪化した状態をほおっておいた場合はどうでしょうか?その中の70%は1年後には症状か改善しており、30%は症状が軽くなることはないものの、それ以上悪化することはない、と考えられています。
つまり、痛みのないほとんどの人はそのまま様子をみていてかまいません。また痛みなどの症状かでても、70%の人は1年以内に症状が軽減します。
(3)顎関節症ってみんな同じ病気なの?
1.関節の状態、筋肉の状態によっていくつかの型がある
日本顎関節学会という顎関節を研究している学会で、1996年に顎関節症の分類が改訂されました。顎関節症は大きく分けて4つに分類されています。
筋肉の障害
頬やこめかみの筋肉だけに痛みをもつタイプで、顎関節には痛みがなく、また以前に「カクンカクン」といった音も経験していないものです。咀嚼筋を中心に症状か出ることから「咀嚼筋障害」と呼びます。
関節を包む組織の障害
顎関節だけに痛みのあるタイプで、他の関節にみられる捻挫と類似のものです。以前に「カクンカクン」といった音を経験していないことが条件になります。「関節包・靭帯障害」と呼びます。
関節内にある関節円板の障害
歯科医院に来院される患者さんの4分の3がこのタイプで「関節円板障害」と呼びます。関節円板の位置のズレや変形があることで、「カクンカクン」といった開閉口時の音(クリックといいます)かでたり、変形が大きいと口が途中までしか開かなくなります。関節円板の位置のズレは非常に多く、ズレを起こしやすい理由として、関節円板は下顎頭の外側と内側には強く連結しているものの前後方向への連結はゆるやかなことがあげられます。
この構造によって関節円板は前後へ大きく動くことが可能になっているのです。関節円板の変形は本来の位置から前にずれる形で起こることが大半で、これを関節円板前方転位(かんせつえんばんぜんぽうてんい)といいます。
変形か起こるとき、関節円板の上には頭蓋骨があるので、下に出っ張った形になります。このようになると、口を大きく開けようとして下顎頭を前方に移動させるときに、関節円板の下面の出っ張りに下顎頭がいったんひっかかり、下顎頭がさらに前に出るときにひっかかりがはずれて「カクン」と音を出します。ですから、大きく口を開けてから口を閉じようとすると、もう一度出っ張りの下をくぐり抜けて戻ることになり、このときにも「カクン」と音がします。ただ、口を開けるときと閉じるときとで下顎頭の移動する道は微妙に違っているために、口を閉じるときには音が小さくなり気づかない人もいます。多くの人では、この段階で関節に痛みをおぼえることはありませんが、中には音と痛みを両方とももつ人もいます。
さらに変形が強く起こった場合には、変形した関節円板の出っ張りを下顎頭がくぐり抜けられなくなり、下顎頭の前方移動が制限されてしまいます。こうなると口は大きく開けられなくなるとともに、多くの場合、開口時の痛みが強くなります。
骨が変形する障害
顎関節に対する強い負担か繰り返されたり長時間持続したために、関節を作っている骨の表面が吸収される場合があります。吸収されるだけでなく周囲に新たな骨が作られるために、エックス線写真でみると変形した形になることから「変形性顎関節症」あるいは「顎関節の骨関節症」と呼びます。ただ、強い変形を伴うものは非常にまれで、多くの例ではある程度変形したところでそれ以上に進行しなくなるものです。多くは中年以降の人にみられますが、若い人にもみられることがあります。変形性顎関節症は、関節円板障害を同時に持っている場合が多く、その場合の症状は関節円板障害との違いはありません。ただ、口の開け閉めで「ザラザラ」、「ギシギシ」といった音(クレピクスといいます)が出ることもありますが、この音は必ず出るわけではありません。関節円板のズレがなくてみられる場合には、顎関節だけに痛みがあることが多いようです。
2.顎関節症と似た症状を作りだす病気はたくさんある
顎関節症は消去法で診断される
口を開けると痛い、口が大きく開かないなどの顎関節症の特徴は他のさまざまな病気に見られます。そのため、最初に顎関節症以外の病気の疑いをとり除く必要があります。なぜなら顎関節症を確実に診断する基準は、いまのところないため診断方法か確立されている他の類似の病気を診断してそれらを除外することではじめて顎関節症が診断できるからです。
顔面に痛みをおぽえる病気
◎口の中や顎の近くの器官の病気
歯、歯周組織、舌、眼、耳、鼻、のど、神経など
◎頭蓋内の病気
脳腫揚、脳内出血、感染症など
◎全身疾患の一部としてみられる病気
関節リュウマチ、痛風、甲状腺機能亢進症など
◎頭痛
緊張性頭痛‥…・頭蓋骨を包む筋が過緊張を起こし痛みを生じさせる
偏頭痛
◎心因性障害や神経因性疼痛
口が開けづらい病気
顎の関節、顎を動かす筋肉、それをつかさどる神経などに病気が生じると口が開けづらくなります。
◎顎の関節の病気…骨折、腫瘍、奇形、脱臼、感染症、炎症など
◎筋肉の病気…筋の萎縮、外傷、炎症、拘縮など
◎神経の病気…神経の腫瘍、炎症、神経のウイルス感染など
(4)顎関節症の原因は?
1.今の考え方 多因子説
 |
| 図2-8 顎関節症の考え方 |
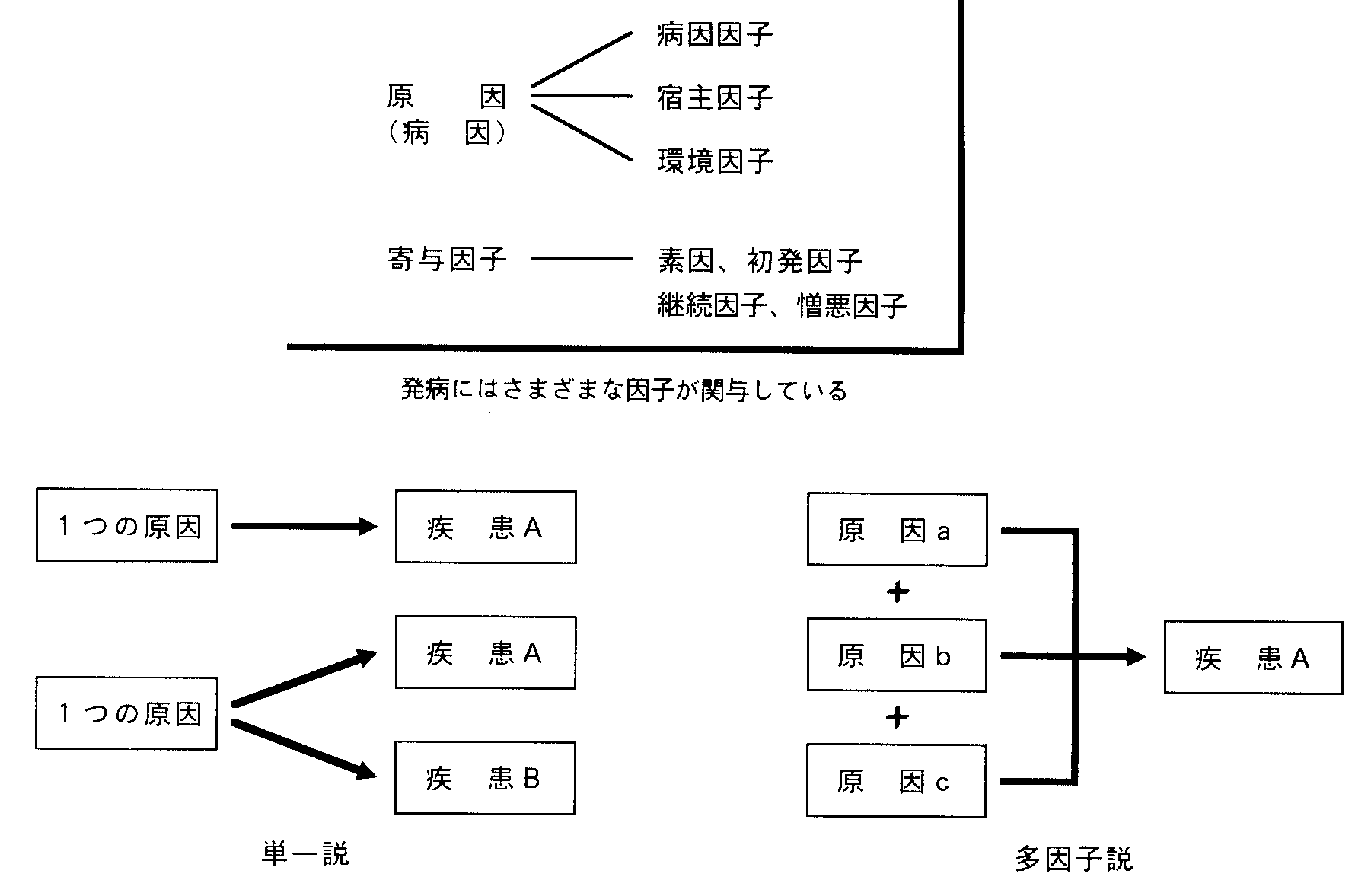
原因の単一説から多因子説
顎関節症でも、原因を咬み合わせやストレスあるいは歯ぎしりなどに求めて研究がなされてきましたが、1つの原因のみではすべての顎関節痛の発病を説明することは困難でした。そのため、誰にでも共通する強力な1つの原因を考えるのではなくて、患者さんごとに特有の因子を考えるようになってきました。患者さんは、一人一人遺伝による影響を受けた体質や性格を持っており、また育った環境による影響も受けています。従って、持っている因子もさまざまです。それぞれの因子が1つでは症状を起こす強さが足りなくても、いくつかの因子がいっしょになることで顎関節症を起こす強さになるとする考え方です。1つの原因による「単一説」に対して、このような考え方を「多因子説」といいます(図2-8)。
2.今わかっていることと、わからないこと
咬み合わせの問題は?
「咬み合わせ」といった場合、上下の歯をかんだ位置の関係といった静的なものと、咀嚼運動などをするときに上下の歯が接触してから咬み込むまでに、歯の咬み合わせの面の凹凸に誘導されて下顎がわずかに移動する関係といった動的なものとを区別する必要があります。
以前は、顎関節症の原因として静的な咬み合わせの異常を考えてきました。その結果、いくつかの咬み合わせの形が原因と考えられましたが、そのような咬み合わせの形は顎関節症でない健康な人々にも同様に観察され、現在では顎関節症の1つの強力な原因とは考えられなくなりました。
ただ、咬み合わせを動的な機能している状態として考えた場合には、咬み合わせが顎関節症と関連する可能性があります。しかし、いまのところはっきりした関連性は証明されていません。
歯ぎしりやくいしばりの癖は?
歯ぎしりやくいしばりは本人の意識がない運動で、歯や歯を支える組織、筋肉あるいは顎関節に影響を与えると多くの研究者が考えています。というのは、人の上下の歯が咬み合っている時間は1日で20~30分間であるため、それ以上の運動はこれらの組織に異常をきたすのではないかという考えです。しかし、歯ぎしりやくいしばりは顎関節症患者に多いとする報告と、健常者と変わりがないとする報告があります。そのため原因としては、明確ではありませんが、灰色として扱い、歯ぎしりやくいしばりを止める治療が試みられます。
精神的な問題からの影響は?
顎関節症と精神的な問題の関係はまだはっきりしていませんが、顎関節症の患者さんに特別な精神的問題や性格的な特徴はないと考えられています。しかし、もともと身体の小さな異常や変調がとても気になる人や心配症の人の中には、たとえば顎の関節の音を必要以上に気にすることがあります。また、ゆううつ感の強い状態では痛みをとてもつらく感じることがあり、逆に痛みがあるとゆううつになってしまうという悪循環におちいることがあります。また、顎関節症の患者さんの中には、うつ病や分裂病などの精神料の病気を合併している人もおり、その場合は症状か複雑な為診断が難しいことがあります。
社会活動や人間関係の問題は?
以前は、顎関節症の原因として、仕事や学校でのいやなできごとや人間関係、また家族や親戚のトラブルといったいわゆるストレスが、特に大きいと考えられていましたが、今はそれほどはっきりした因果関係はないと考えられています。
3.どうして症状が出る人とでない人がいるの?
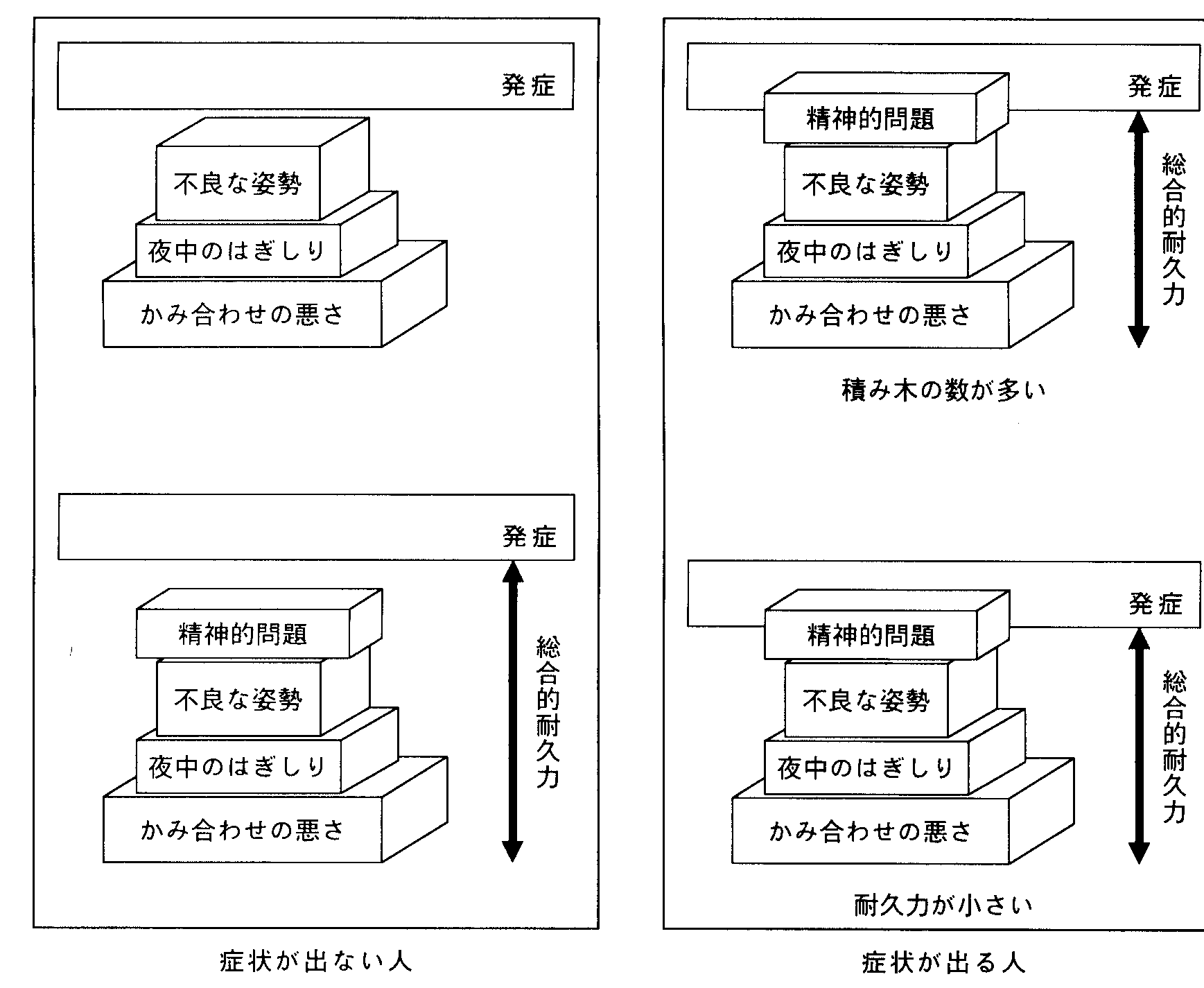 図2-9顎関節症の発症の考え方
図2-9顎関節症の発症の考え方
個々の患者さんがもっている要因は違う
顎関節症の症状が出てくるためのいろいろな病因因子がこれまでに報告されています。現在顎関節の症状をもっている患者さんについてみると、ある人は咬み合わせが悪くて関節に大きく負担がかかっていることを疑わせます。ある人は寝ている間に歯ぎしりを長い時間していて、関節に負担をかけ筋肉が疲れきっていたりします。このように人によって関節や筋肉に負担をかける要因の種類やその強さが違います。また関節や筋肉の構造そのものにも、人によって耐久力の大小があります。このことを図2-9のように積み木にたとえてみると、積み木の1つ1つがその人のもっている原因事項(ただ1つの原因ではないということから、症状のはじまりまたは症状の持続や悪化に関係する寄与因子といいます)で、人によって積み木の種類が違っていたり、同じ種類のものでも大きさに違いがあります。積み木を積み重ねてある程度の高さになると、その人がもっていた耐久力の大きさを越えて高くなってしまい、がまんできなくなって症状が出てきます。また、積み木が同時に重なるかどうかというタイミングの要素も関係します。ある時期に積み木を一度に多くもっていたり、体調が悪くて耐久力が小さくなっていれば、寄与因子全体を合わせた高さが耐久力の高さを越えることになります。逆に同じ種類の寄与因子をもっていても、耐久力が大きければ症状はでないことになります。これが症状の出る人と出ない人がいることの理由です。
4.個々の患者さんがもっている要因を考える
・日中、ふと気づくと上下の歯をがっしりと咬み合わせている。または、がっしりとではないが、いつも歯が接触している。
・寝ている間に歯ぎしりやくいしばりをしている。
・仕事での会議や接客業務で、緊張の持続する時間が長い
・勉強やOA機器の使用で長時間机に向かっているが、姿勢が悪い。
・スルメ、フランスパンといった歯ごたえのある食品を食べると痛くなる。
・あおむけになって寝ることができず、いつもうつぶせで寝ている。
・マクラは、硬く、高いものでないと眠れない。
・よくほおづえをつく。
・濱劇部に所属していて、合宿で「アエイオケコカコ…」と、口を大きくあけて発音練習を毎日している。
・大学で声楽科に在籍していて、口を大きくあけて共鳴箱を大きくするように指導されている。
・クラリネット、サキソフォン、フルートの練習をしている。
・定期的にスキューバタイビングをしている。
・営業の仕事で電話を使うことが多いが、いつも受話器を肩と顎ではさんでメモをとる。
・ゴルフのコンペ、野球、ママさんバレーボールの試合のあとから、顎が痛くなる。
図2-10 これまでに顎の関節や筋肉に影響するかもしれないと疑った要因の例 顎関節症の治療には、その患者さんがどのような要因をもっているかを調べることが重要です。ただあごの関節や筋肉に影響するかもしれない要因すべてを集めたリストは今のところありません。図2-10のような生活上のできごとがあっても、顎関節症にならない人はいくらでもいますが、患者さんとして来院したその人にとっては、これらのことが顎関節や筋肉に悪い影響を与えた可能性があるのです。
(5)顎関節症の治療は?
1.どんな検査が必要?
必要に応じていくつかの検査が必要
一般には、患者さんの病気の経過を調ベる問診、
患者さんの病気に対する不安や考え方を調べる質問検査、
病気の部位を調へる触診や口のあく量を調べる検査、
咬み合わせの状態の検査がはじめに行われます。
ついで、 顎関節の骨の部分の異常を調べるエックス線撮影、患者さんによっては関節円板の異常を調べるMRI検査(エックス線撮影とは異なり磁気を用いて検査する)が行われます。
また、筋肉の状態を調べる筋電図検査、関節内を直接観察する関節鏡視検査、顎の動きを調べる顎運動検査、咬む力を調べる咬合力検査、などが患者さんごとに、必要に応じておこなわれます。
2.どんな治療法があるの?
顎関節症の保存療法
咬合治療……スプリント療法、咬合調整など。
薬物療法……鎮痛薬、炎症をしずめる薬、筋の緊張をやわらげる薬など。
理学療法……温熱および冷却、マッサージ、超音波治療、低周波治療、レーザー治療、関節可動化訓練など。
顎関節症の手術療法
保存療法をおこなっても関節の痛みや顎運動の障害が改善されない場合に行われます。手術療法をおこなわなければならない患者さんは、全体の1%ぐらいしかいません。
関節鏡(視下)手術……関節鏡などを用いて積極的に関節内の癒着を剥離する手術
関節円板切除術……役に立たずじゃまになっている関節円板を関節を開いて切除する手術
3.咬み合わせを良くすると治るの?
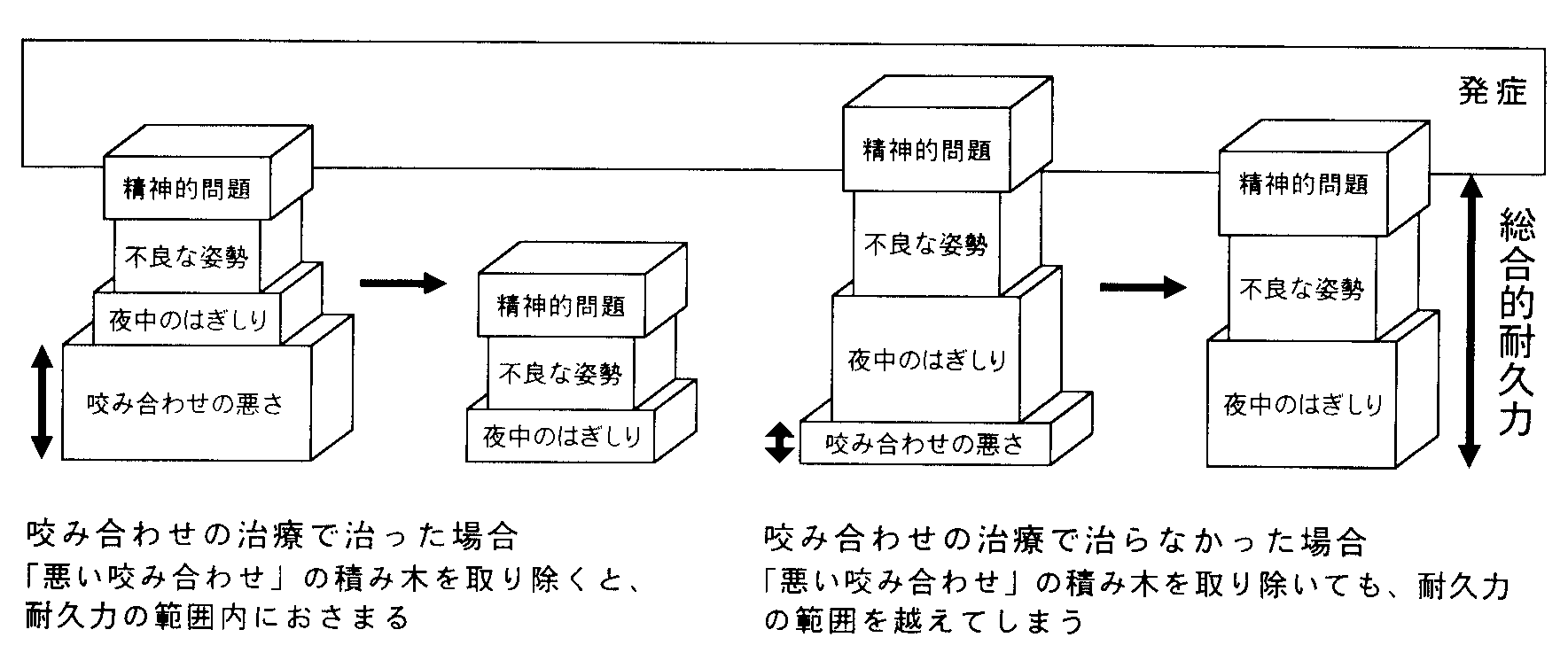 図2-11咬み合わせの治療が有効かどうかの判断
図2-11咬み合わせの治療が有効かどうかの判断
「悪い咬み合わせ」という積み木の大きさが問題
もしある患者さんにとって、悪い咬み合わせという要因が症状の出現に関係していたら、その問題を解決することで症状が改善するでしょう。けれど、悪い咬み合わせに対する治療をしても症状が改善しない人もいますし、咬み合わせに悪いところかみられないのに症状のある人もいます。
症状が改善した人にとっては「悪い咬み合わせ」という1つの積み木が他の積み木よりも大きく、これを取り除くことでその他の積み木があっても、その人の耐久力の範囲に積み木の高さが低くなったことが考えられます。逆に症状の改善が得られなかった人にとっては「悪い咬み合わせ」という積み木は小さくて、これを取り除いて、まだその人の耐久力の範囲内におさまらなかったことが推測されます。ですから「悪い咬み合わせ」という積み木の大きさを知ることが、咬み合わせの治療が有効かどうかを判断するためには重要です(図2-11)。
4.寝ている間の歯ぎしりやくいしばりのくせを治すには
歯ぎしりやくいしばりは顎関節症の灰色の原因ですが、なぜ歯ぎしりやくいしばりをするのかはまだわかっていません。また、夜間におこなわれるものと昼間におこなわれるものでは原因が異なるのではないかと考えられています。そのため、この治療をすれば歯ぎしりが止まるといった治療法は今のところありません。以下に説明する方法も、歯ぎしりやくいしばりを一時的に抑制するにすぎません。
プロテクター、スプリント、ナイトガード
口腔内にプラスチックで製作したプロテクター(スプリント、ナイトガード)を装着することで、短期の治療効果があります。夜間睡眠時にのみ使用します。しかし、なぜ治るのかといったメカニズムについては明確ではありません。
心理療法
夜間の歯ぎしりやくいしばりを睡眠障害としてとらえ、ストレスの減少、ライフスタイルの変更、不安への対処など、心理療法で睡眠障害を治療することがおこなわれています。
その他の療法
薬物療法とバイオフィードバック療法では、短期の治療効果が示されています。
5.精神的な問題を改善すると症状がずっと軽くなる
1.入 学
2.卒 業
3.受験失敗
4.就職、復職、転職
5.転勤、配置転換
6.単身赴任
7.長期休暇
8.昇 進
9.仕事での失敗
10.上司、同僚とのトラブル
11.仕事の負担の増加
12.退 職
13.恋 愛
14.失 恋
15.婚 約
16.結 婚
17.夫婦関係の悪化
18.別 居
19.離 婚
20.配偶者の死亡
21.妊娠中絶
22.子どもの誕生
23.子どもの死亡
24.子どもの学校の問題
25.子どもの就職
26.子どもの結婚
27.同居家族の数の増滅
28.家族の間の争い
29.家族の病気
30.家族の死亡
31.引っ越し
32.家の購入、新築
33.改 築
34.犯罪にあった
35.犯罪を起こした
36.裁 判
37.ローン、金銭の貸借関係
38.経済状態の悪化
39.税金問題
40.友人、親戚との争い
41.友人、親戚の病気
42.友人、親戚の死亡
43.自分の病気(顎関節症以外の)
44.自分のけが
45.その他
ライフイベンツ調査表(Doherwend et al.:Life events scale.1978を一部改変)
上のライフベンツ調査表にあるような生活上の出来事がストレスになって顎関節症か発症したり悪化する心身症の状態の人も一部にいますが、比較的少ないと考えられています。
精神科をもっと気楽に利用する
最近の精神科は、重い障害のある人もかかっていますが、よく眠れないとか不安感があるなどの症状だけでも利用する人が増えています。ですから、内科や歯科のかかりつけのように、精神科も気軽に利用することができます。身体に症状があっても実は精神的な原因があることも知っておきましょう。
6.顎関節症の治療にはどのくらいの期間が必要?
顎関節症の治療期間はさまざまです
一般的には、年令が若いほど、また精神的および日常生活上の寄与因子をあまりもっていない人ほど治療期間は短くてすむようです。また、顎関節症の治療には、患者さん自らの注意、症状の管理といった面が大きく関係することから、患者さん自身がそれらの問題を自覚して積極的に取り組もうという姿勢をもつことが治療期間の短縮につながるでしょう。
(6)患者さん自身が症状を軽くできる
1.日常生活での注意事項
1)一般的注意
・寒さは関節系の病気では痛みを強くすることが多いものです。寒い時期の外出では、関節や筋肉を冷やさないように工夫して下さい。
・歯のくいしばりが必要な重いものを持ち上げる動作は避けて下さい。
・しばらくの間は、たとえ調子のいいときでも急に顎を動かす動作は避けるようにして下さい。
・お友達などとの長時間の会話は関節や筋肉を疲れさせます。特に大きく口をあげて笑う動作は負担が大きいので気をつけて下さい。また、電話での長時間の会話も、受話器を顎関節付近に押しつけていることもあって痛みが強くなるかもしれません。
・勉強をするときやOA機器を長時間使うときは姿勢を正しくして、ときどき立ち上がってストレッチをして筋肉の緊張をほぐすようにしましょう。
・正しい姿勢は「頭はくびの上に、くびはせぼねの上に」が基本です。特にひたいを前に出すような猫背はくびと肩の筋肉の緊張をまねくのでやめましょう。
・緊張の持続は無意識のうちに全身の筋緊張をまねいて顎の筋肉も緊張します。緊張が持続する仕事に従事されている方は、30分ごとに緊張を解放することが必要です。
・あくびをするときには顎の下からこぶしでささえてあげて、大きく口を開けなくともすむようにして下さい。
・電話をくびと肩ではさんで仕事をするのはやめましょう。
・ほおづえをつくのはやめましょう。
・爪、鉛筆、パイプなどを前歯でかむのはやめて下さい。
2)食事での注意
・しばらくの間は、咀嚼するのにかみしめる必要がある硬い食品を避けて、柔らかい食事にして下さい。これまで、患者さんの話から、それを食べることで症状が悪化した食品には、フランスパン、食パンのみみ、スルメ、モツ焼き、かたいせんべい、ピーナッツ(1袋全部)、硬く焼いたステーキ、ビーフジャーキー、アワビの刺身、ナマコの酢の物、煮たハマグリのひもなどがあります。ここに取り上げた食品以外にも多くのものが思い当たることと思います。そのような食品を避けることで、関節や筋肉によけいな負担をかけないようにして下さい。
・食物を咀嚼するときはなるべく両側の奥歯を使って下さい。食物をかむときに痛みがある場合には、痛みの少ない方でかんで下さい。一般的には症状のある側でかむ方が痛くないようです。
・長時間にわたってガムをかみ続けるのはやめましょう。またガムをかみしめてはいけません。
3)寝るときの注意
・寝るときはなるべくあおむけで眠るように習慣づけましょう。
・うつぶせで寝るのは関節や筋肉を圧迫して、痛みが出やすい状態をまねきます。なるべく直していきましょう。寝床で顎の下にマクラをあてがって読書をすることも、関節を突き上げるのでやめて下さい。
・かたく高いマクラはやめて低いマクラを、あるいは首の後ろが少し高く頭の後ろが逆に低くなっているようなマクラを使いましょう。
4)スポーツについての注意
・水泳やジョギングといった全身運動は血液の循環状態を改善して全身の筋緊張をほぐすことで、顎関節や筋肉にもよい影響をあたえます。ただ、激しい運動は避けて下さい。
・ゴルフ、テニス、野球、バレーボール、サッカーなどの球技をするときには注意して下さい。球を打つときには強い噛み締めの力が筋肉や関節にかかります。もし、練習や試合のあとに症状が強くなった場合には、可能ならその球技はしばらく避けたほうがいいかもしれません。
・ラグビー、サッカー、柔道、空手といったスポーツでは頭部や顎に対する打撲が症状を悪化させるかもしれません。できるだけ避けて下さい。
・スキー、スケートといったウィンタースポーツでの寒さは痛みを強くすることがあります。しばらくは避けるべきでしょう。
・スキューバタイビングは比較的長時間にわたって前歯だけでマウスピースをかみしめていることと、海中では水によって関節や筋肉が冷やされることから、関節や筋肉を痛める可能性があります。できるなら顎関節症の症状が出ている時期は避けたほうがよいでしょう。
5)その他の活動についての注意
・定期的に歌、演劇などの歌唱練習、発声練習をしている場合、急な大開口は顎関節や筋肉を痛める可能性があります。練習後に症状が強くなるようでしたら、しばらく避けたほうがいいかもしれません。カラオケによく行かれる方はしばらくやめて下さい。
・クラリネット、サキソホン、フルートなどの管楽器を練習、演奏するときに、あごを不自然な位置にしたままで演奏すると、関節を痛めることがあります。
正しい姿勢と顎の位置に注意して下さい。それでも練習後に調子が悪くなるなら、しばらくは演奏をひかえるほうがよいかもしれません。
6)他の医療を受ける場合の注意
・しばらくの間は、長時間の歯科治療は避けるようにして下さい。特に咬み合わせの高さが変化するような治療は、顎関節症の症状が出ている時期はしないで下さい。
・奥歯を抜いた後に作った義歯を入れていないと、関節への負担が大きくなります。なるべく入れておくようにして下さい。
・全身麻酔が必要な手術をする場合に、気管にチューブを挿入する気管内挿管による麻酔がなされることがあります。このチューブの挿管時に関節や筋肉を痛める可能性があります。顎関節症の症状が出ている時期に全身麻酔による手術が必要になった場合には、麻酔の担当医に関節あるいは筋肉の調子が悪いことを必ず報告して下さい。
・出産に際して歯をくいしばって分娩すると関節や筋肉を痛める可能性があります。分娩時には関節を守るためにプロテクターを入れたほうがいいので、もしいままでプロテクターを作っていないならば、作製しなければいけませんから歯科医に申し出て下さい。
・むちうち症などの治療のために頸椎牽引をする場合、顎関節を痛める場合があります。牽引治療をするときには関節に影響が強く及ばないようにプロテクターを入れる必要があります。歯科医に申し出てプロテクターを作ってもらって下さい。
2.症状の自己管理
①急性期には安静に、安定期には積極的に
症状か出はじめた時期は、関節や筋肉によけいな負担がかからないように安静にして、症状が安定してきたり、いくらか軽くなってきたら、積極的に自ら治療する姿勢が改善を早めます。
②訓練をするときは「コントロールされた力で定期的に」
訓練には多少痛みがともないます。あまりに強い痛みを起こすと、それに対する生体の反応として、その運動を抑えようとする仕組みが働き、筋肉の緊張が増大したり、関節組織を痛めてしまうかもしれません。したがって「日常生活での関節や筋肉へのよけいな負押は極力さけて、コントロールされた力で組織に適応能力をつけていく」と考えて下さい。また訓練は定期的におこなうことが重要で、したりしなかったりではあまり意味かありません。
◎冷湿布:急に痛みが出たときに実施する。長時間、長期間続けてはいけない。
◎温湿布:急性症状が消えて運動痛が主体となったときに。
◎マッサージ:痛みを強くしない程度におこなう。
◎歯を常時接触させておかない:安静にしているとき、歯は接触していない。
これを習慣化することで、関節や筋肉を休ませる。
◎関節可動化訓練:関節の問題があって口が開かないときにおこなう。
◎筋訓練:筋肉に問題がある場合におこなう。
・筋伸展訓練・…‥硬くなった筋肉をストレッチする
・負荷筋訓練・‥…筋力を強化して疲れにくくする
(7)顎関節症は予防できるの?
1.幼児のころにしっかりと顎の関節と筋肉をきたえておく
顎の関節と筋肉をきたえられるのは幼児期
硬いものを咬んできたえるのは、顎の骨や関節、筋肉ができあがる前の幼児期から少年期であるべきです。近年、やわらかい食品ばかり食へて硬い食品が子どもに敬遠されているという風潮がありますが、幼児期からナッツ、小骨がそのまま入った小魚食品、歯ごたえのある厚切りの肉、野菜スティックなどを食へることで咀嚼に働く組織をきたえておくことは、健全な顎の機能を作り上げることにつながります。
成人になってからの予防は
成長が終了した人で顎関節症を予防する確実な方法は今のところありません。症状がでてくる要因は、個々に皆異なっており、またその性質もいろいろなものがあるからです。ですから、日常生活のなかで前に述へたいろいろな注意事項に当たるものか積み重ならないようにするのがよいでしょう。
2.再発を防ぐにはどうしたらいいの?
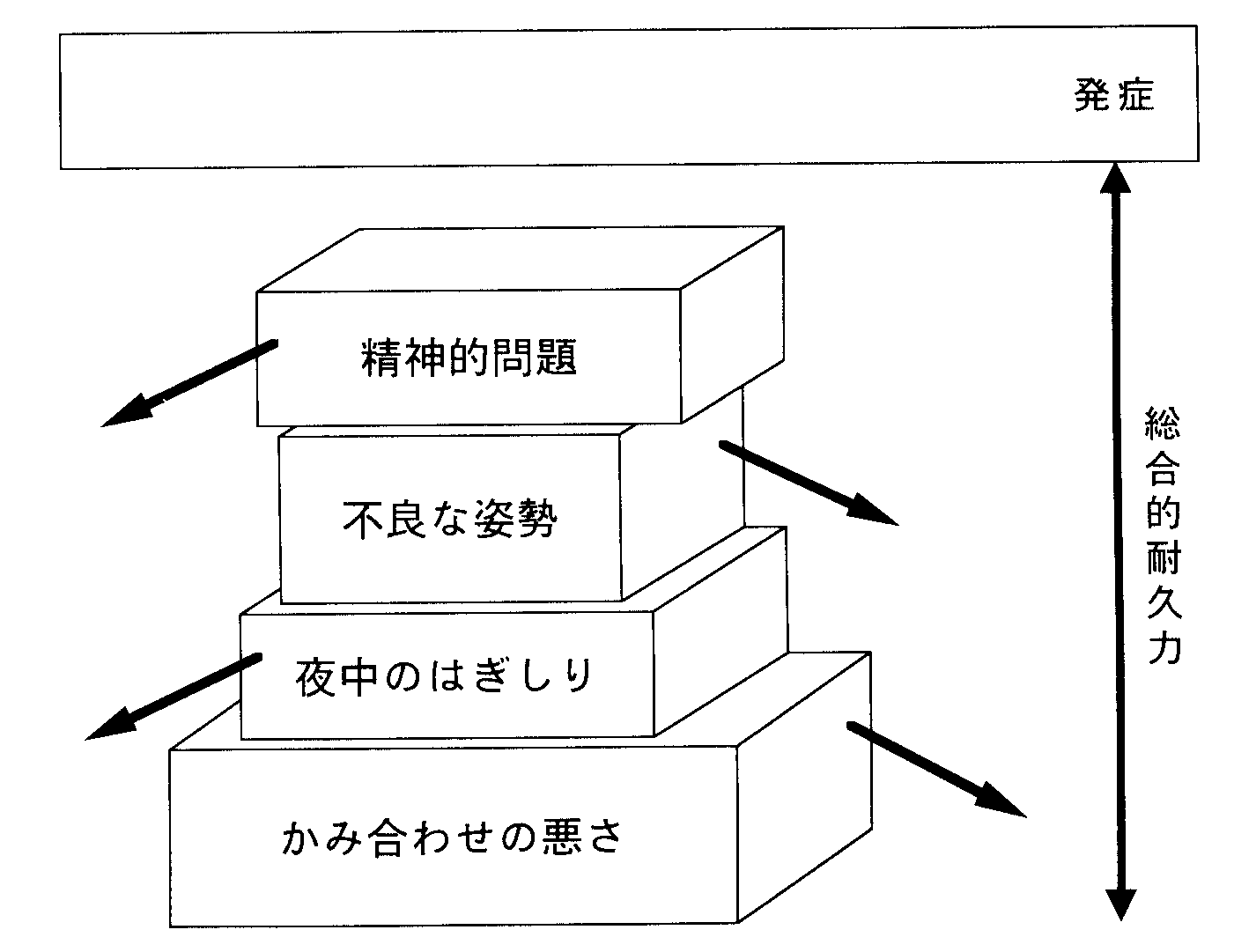
図2-12 日常生活の中で一度にいろいろな「積み木」を積み上げないように注意する
一度にいろいろな「積み木」を積み上げない
顎関節症の症状が改善しても、その人がそなえている耐久力を越える要因を積み重ねれば、また症状が出る可能性があります。しかし、症状が改善した多くの患者さんは、治療の過程で自分のもっている問題点を自覚しており、すべてではないにしても、その問題に対する対応方法を知っています。そのために、以前に来院したときにあったような強い症状が同じように出てきたという人はあまりありません。このことからもわかるように、再発を予防するためには日常生活の中で一度にいろいろな「積み木」を積み上げないように注意することが必要といえます(図2-12)。
(8)顎関節症になったと思ったら、いつ、どの診療科にかかればいいの?
1.歯科?整形外科?耳鼻科?精神科?
顎の関節の周囲に異常を感じたならば、とりあえず1週間は顎に負担をかけないようにして様子をみて下さい。その間に症状が消失すればそのままでかまいません。日に日に症状が悪化していたり、変化がみられない場合は受診する必要があります。ではそのときどの診療科を受診するかですが、ご自分で顎関節症が疑われる場合は歯科医院を受診して下さい。なぜなら、わが国で顎関節症の研究を最も多くおこなっているのが歯科だからです。そのほかの診療科でも、初期の治療(投薬や日常の注意など)をそれぞれの科でおこない、問題が解決しない場合には歯科受診をすすめますので、大きな問題はありません。
2.歯科の中ではどこが専門?
一般的な治療と専門的な治療は異なり、初期の診療で症状に変化がみられない、あるいは悪化がみられる場合は顎関節症を専門に治療している診療科(歯科大学付属病院、医科大学や総合病院の歯科口腔外科)あるいは専門の開業歯科医院を受診する必要があります。
これらは、担当の先生が必要に応じて紹介状を書いて下さると思います。